140 Nanometer bestimmen zur Zeit das weltweite Leben. Das sind lediglich ein Fünfhundertstel der Breite eines menschlichen Haares. Die Rede ist vom neuartigen Coronavirus.
Corona ist in aller Munde. Was vor einigen Wochen begonnen hat, die Nachrichten und sozialen Medien zu dominieren, führt nun Schritt für Schritt zu einschneidenden Veränderungen unseres Alltags. Es ist Zeit, ein tieferes Verständnis für die Situation zu entwickeln und sie zu schon bekannten gesundheitlichen Herausforderungen in Beziehung zu setzen.
Warum ist dieses Virus ein so großes Problem für uns?
Um Infektionskrankheiten zu vergleichen, sind zwei Zahlen wichtig: das Ansteckungsrisiko und die Letalität, also die Sterberate. An Covid-19 sind mittlerweile viele Menschen erkrankt, und auch die Anzahl an Toten steigt stetig. Wie sehr es auf diese Parameter ankommt, zeigt sich im Kontrast zu anderen Epidemien.
Covid-19 wird vom Coronavirus SARS-CoV-2 ausgelöst. Andere Coronaviren, haben bereits die SARS- 2002-2004 und die MERS-Epidemie 2012 ausgelöst.
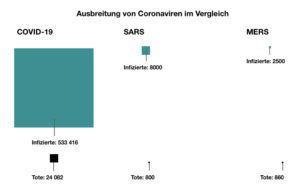
Die SARS-Epidemie erstreckte sich über eine Zeitraum von acht Monaten. Ungefähr 8000 Menschen haben sich infiziert, 800 davon sind gestorben. Die Letalität lag dementsprechend bei etwa zehn Prozent. Bezüglich MERS hat die Weltgesundheitsorganisation (WHO) seit September 2012 insgesamt 2500 MERS-Infizierte und 860 damit assoziierte Todesfälle gemeldet. Die Letalität liegt bei MERS mit 34 Prozent also deutlich höher.
Die Letalität zu bestimmen, ist bei Covid-19 um einiges schwieriger als bei SARS und MERS. Allein auf Grundlage der Infizierten und Todesfälle gehen Experten von einer Letalität von 4,5 Prozent aus. Allerdings bleiben viele Infektionen vermutlich unerkannt. In 80 Prozent der Fälle ist der Krankheitsverlauf so mild, dass Betroffene sich eventuell gar nicht testen lassen. Aufgrund dieser Dunkelziffer nimmt man eine deutlich niedrigere Letalität von 1,4 Prozent an.
Weiterhin schwankt die Letalität stark zwischen den Altersgruppen. Das Robert Koch-Institut geht von einem erhöhten Risiko für einen schweren Krankheitsverlauf ab einem Alter von 50 bis 60 Jahren aus. Auch Menschen mit bestimmten Vorerkrankungen wie Herz-Kreislauf-Erkrankungen haben ein erhöhtes Sterberisiko.
Im direkten Vergleich mit SARS und MERS wirkt die Letalität von Covid-19 vergleichsweise gering. Die hohe Zahl der Infizierten zeigt dagegen, dass die neue Krankheit sich besonders schnell ausbreitet.
So hat MERS zwar eine Letalität von gut einem Drittel, es hat aber fast ein ganzes Jahr gedauert, bis allein 203 Menschen infiziert wurden – ein Wert, den Covid-19 innerhalb des ersten Monats erreichte.
Aber ist die Grippe nicht gefährlicher?
Jährlich erkranken etwa 40 Millionen Menschen am Grippevirus. 400 000 dieser Erkrankten sterben an seinen Folgen. Auf den ersten Blick scheint diese Zahl verglichen mit den Todesfällen durch Covid-19 immens.
Wenn man die Dunkelziffer von Covid-19 berücksichtigt, wirkt die Letalität von 1,4% recht ähnlich. Allerdings birgt Covid-19 für einige Bevölkerungsgruppen ein erhöhtes Risiko, sodass die Letalität bis zu sechsmal höher sein kann.
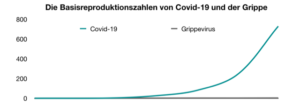
Abgesehen von diesen Zahlen ist auch die Basisreproduktionszahl medizinisch bedeutsam. Dabei handelt es sich um die Anzahl an Menschen, die ein Infizierter im Durchschnitt ansteckt. Das Robert Koch-Institut geht bei Covid-19 von einer Basisreproduktionszahl zwischen 2,4 und 3,3 aus. Grob geschätzt steckt ein Infizierter steckt im Durchschnitt also drei weitere Menschen an, die wiederum drei weitere anstecken, und so weiter. Mathematisch wird dieses Phänomen als exponentielles Wachstum beschrieben.
Die Basisreproduktionszahl der Influenzaviren liegt hingegen bei circa 1,3. Wer an der Grippe erkrankt ist, steckt im Durchschnitt nur wenig mehr als eine weitere Person an. Das Wachstum ist hier eher linear, wenn man im direkten Vergleich zu Covid-19 überhaupt von signifikantem Wachstum sprechen kann: Die Kurve des Grippevirus hebt sich kaum von der Null ab, während die Kurve des Coronavirus steil nach oben geht.
Auch die Inkubationszeit und das serielle Intervall geben Aufschluss über die Tragweite infektiöser Krankheiten. Die Inkubationszeit beschreibt den Zeitraum zwischen Ansteckung und dem Auftreten der ersten Symptome. Das Robert Koch-Institut geht für Covid-19 von einer Inkubationszeit von 14 Tagen aus, während bei der Grippe die ersten Symptome meist bereits nach ein bis zwei Tagen auftreten. Wichtig bei diesen Zahlen: Symptomlosigkeit bedeutet nicht zwangsläufig, dass keine Übertragung stattgefunden hat. Die Gefahr, innerhalb dieser Periode ein Überträger zu sein, ist bei unvorsichtigem Verhalten besonders hoch.
Eine andere Zahl verdeutlicht diesen Zusammenhang noch weiter. Wenn eine Person eine andere ansteckt, treten die Symptome wahrscheinlich zuerst bei der ersten Person auf. Die Zeit, die vergeht, bis auch die zweite Person Symptome entwickelt, nennt man das serielle Intervall. Eine infektiöse Krankheit ist umso gefährlicher, je kürzer diese Zeitspanne im Durchschnitt ist. Studien gehen bei Covid-19 von einem seriellen Intervall zwischen 4 und 7,5 Tagen aus. Beim Grippevirus liegt es nur bei 2,5 Tagen.
Im direkten Vergleich von SARS-CoV-2 und dem Influenzavirus fällt also auf, dass die Letalität bei Covid-19 leicht höher als die der jährlich auftretenden Grippe ist. Man muss hier jedoch stark zwischen verschiedenen Risikogruppen differenzieren. Obwohl die Inkubationszeit bei Covid-19 länger ist als beim Influenzavirus, ist das serielle Intervall bis zu dreimal so lang. Das lässt die Grippe gefährlicher erscheinen. Betrachtet man jedoch die Basisreproduktionszahl von Covid-19, wird deutlich, was es für uns so problematisch macht. Der exponentielle Zusammenhang belegt, wie rasant sich das Virus ab einer bestimmten Anzahl an Infizierten ausbreiten könnte.
Hinzu kommt, dass es für Covid-19 bislang weder einen Impfstoff noch eine Therapie gibt. Eine schnelle Ausbreitung des neuartigen Coronavirus belastet das Gesundheitssystem schwer. Im Fall einer Überlastung könnten so die Kapazitäten zur Behandlung von Patienten, die einen schweren Verlauf von Covid-19 erfahren, fehlen. Das führt zu tragischen Entscheidungen wie in Italien: Nicht alle Patienten können behandelt werden, und die Ärzte stehen vor der Wahl, wessen Leben sie retten und wen sie sterben lassen müssen.
Wie geht es jetzt weiter?
Die aktuellen Zahlen zeigen, wie wichtig es ist, das Virus ernst zu nehmen. Vor dem Hintergrund einer immer stärker vernetzten Gesellschaft muss eine unkontrollierte exponentielle Ausbreitung unbedingt verhindert werden. Ausgangssperren und andere Lösungsansätze versuchen, genau das zu erreichen. Die Empfehlungen der Bundesregierung aus den letzten Tagen zu befolgen, schützt vor allem diejenigen, die besonders gefährdet sind. Denn es liegt auch in der Hand des Einzelnen, wie wir aus dieser Krise heraustreten werden.
Von Sarah Ellwardt
Sarah Ellwardt studiert Humanmedizin und schreibt seit März 2020 für den ruprecht – vor allem für das Ressort Wissenschaft. Ihr Antrieb ist es, einen Zugang zu aktuellen wissenschaftlichen Themen zu schaffen, um die Welt verständlicher zu machen. Seit Dezember 2020 leitet sie das Ressort Studentisches Leben.